Casusbespreking
Een jonge man met een blanco voorgeschiedenis presenteerde zich op de SEH in verband met kortademigheid en koorts. Deze klachten bestonden sinds tien dagen. Vanwege een verdenking op een longontsteking (pneumonie) werd de patiënt sinds twee dagen antibiotisch behandeld met amoxicilline/clavulaanzuur, maar hij knapte niet op. Er waren anamnestisch geen aanwijzingen voor een specifieke etiologie van de longontsteking. Patiënt gaf aan niet in het buitenland geweest te zijn, geen contact te hebben met vogels, en geen sauna’s, zwembaden of vakantiehuisjes te hebben bezocht. Bij het lichamelijk onderzoek was er sprake van een snelle ademhaling met verminderd ademgeruis over de onderste longvelden en hypoxemie. De patiënt had 15 liter zuurstof via een zuurstofmasker nodig om de zuurstofsaturatie op peil te houden. Ook was er sprake van hypotensie en een tachycardie.
Op de X-thorax werden vlekkerige afwijkingen van de longen gezien, passend bij een pneumonie. De patiënt werd opgenomen op de afdeling longgeneeskunde en behandeld met doxycycline. In de eerste 24 uur na opname verslechterde de patiënt en werd hij opgenomen op de afdeling intensive care. Er werd een CT-thorax verricht om de oorzaak van de verslechtering te achterhalen. Het volgend beeld werd gezien (Figuur 1).
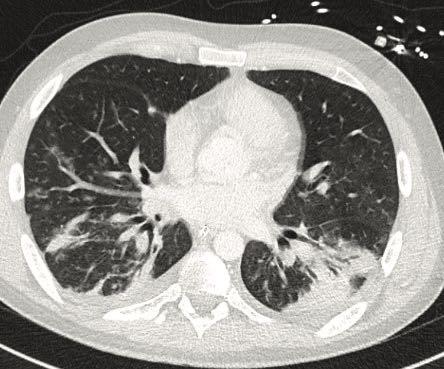
Wat is uw diagnose, op basis van de anamnese, het beloop en het CT-beeld?
Het CT-beeld past het meest bij een ‘atypische’ pneumonie, zoals een M. pneumoniae pneumonie. Later op de dag bleek ook de mycoplasma pneumoniae PCR positief. Hiermee werd de diagnose mycoplasma pneumonie gesteld.
Achtergrondinformatie mycoplasma pneumoniae
Microbiologie
M. pneumoniae is een bacterie uit de familie van de Mycoplasmateles. Uit de familie van de Mycoplasmateles is de Mycoplasma de meest voorkomende ziekteverwekker van infectieziekten bij de mens. Vanwege de kleine celdimensies van de M. pneumoniae werd aanvankelijk gedacht dat het een virus was, maar omdat M. pneumoniae geen cel van een gastheer nodig heeft om te overleven, valt de M. pneumoniae onder de bacteriën. De M. pneumoniae is een langzaam groeiende strikt aerobe bacterie. De M. pneumoniae heeft geen celwand, maar een celmembraan.
Epidemiologie
De M. pneumoniae is wereldwijd verspreid en komt in endemische en epidemische vormen voor. Gezien de beperkte beschikbaarheid en heterogeniteit van diagnostische tests is de prevalentie moeizaam te onderzoeken. M. pneumoniae kenmerkt zich door een cyclische epidemische opleving iedere drie tot zeven jaar.
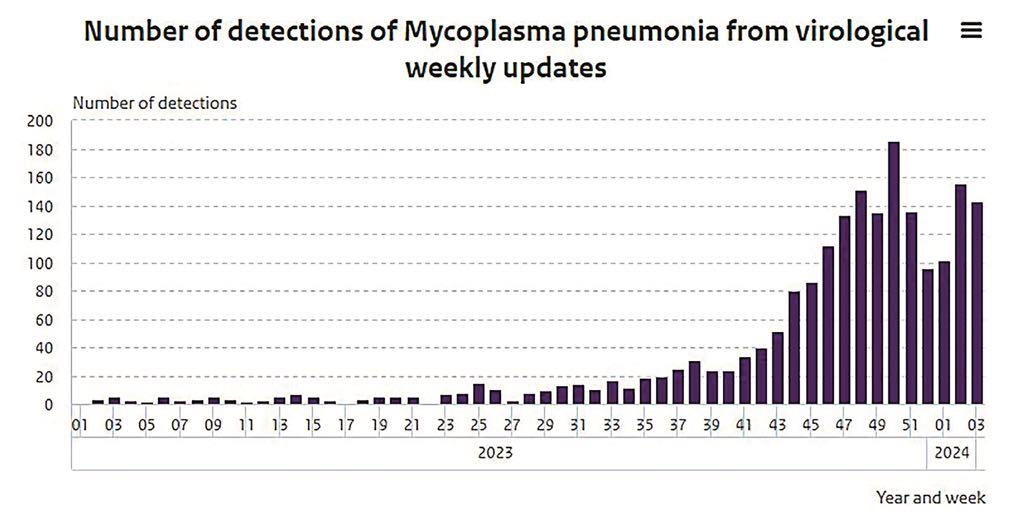
Momenteel is er sprake van een toename van het aantal M. pneumoniae pneumonieën (Figuur 2). Sinds de herfst van 2023 is het aantal M. pneumoniae pneumonieën toegenomen, en in de winter is het hoogste aantal sinds 2005 gerapporteerd. De oorzaak van de toename is onduidelijk. De cyclische epidemieën worden gedeeltelijk veroorzaakt door variatie in subtypes van de M. pneumoniae en de genomische variatie van het P1 adherin molecuul (dat een belangrijke rol speelt bij binding van de M. pneumoniae aan de gastheercel). Opgebouwde immuniteit is niet voor levenslang. Het is onduidelijk of een terugkerende infectie het gevolg is van reactivatie of het gevolg is van de verschillende genetische subtypes van de M. pneumoniae. Ook wordt gespeculeerd of de huidige toename het gevolg is van de covid-19 pandemie, maar tot op heden is hiervoor nog geen oorzakelijk verband gevonden.
Klinische presentatie
Een infectie met M. pneumoniae kenmerkt zich door een atypisch beloop ten aanzien van een typische pneumonie. Het atypische beloop kenmerkt zich door een vrij lange aanloop met meestal een mild en griepachtig ziektebeeld, ook wel een ‘walking pneumonia’ genoemd. Anamnestisch beginnen de klachten met een klassieke droge hoest, die in een aantal dagen kan evolueren tot een productieve hoest. Bij veel patiënten verdwijnen de klachten spontaan, en circa 20% van de infectie verloopt asymptomatisch. De hoest kan overgaan in een chronische hoest die lange tijd kan blijven bestaan. Bij een klein aantal van de patiënten ontstaat een atypische pneumonie waarbij de patiënt zich tussen de één en drie weken presenteert in het ziekenhuis. Er zijn geen specifieke symptomen bij lichamelijk onderzoek die kenmerkend zijn voor een ernstige M. pneumoniae pneumonie.
Een M. pneumoniae-infectie wordt over het algemeen gediagnosticeerd door middel van een Polymerase Chain Reaction (PCR)-test.
Bij radiologisch onderzoek is er op de X-thorax vaak sprake van dubbelzijdige basale infiltraten. Op een CT-scan kan een beeld worden gezien van een bilaterale consolidatie, bronchovasculaire verdikking, nodulair infiltraten of lineaire opaciteiten uitgaande van de hilus (tree-in-bud sign). De sensitiviteit en specificiteit voor het radiologisch onderscheiden van een M. pneumoniae-pneumonie zijn wisselend. Bij laboratoriumonderzoek is er vaak een beperkte stijging van het leukocyten-aantal en het CRP. Bij een ernstige M. pneumoniae zijn het CRP, leukocyten-aantal, ASAT, ALAT en lactaat dehydrogenase significant verhoogd. Een klein deel (0.5-2%) van de M. pneumoniae-pneumonieën evolueert tot een ernstige M. pneumoniae-pneumonie, die zich presenteert als een patiënt met persisterende hoest, hoge koorts en hypoxemie. Extra-pulmonaire manifestatie van een M. pneumoniae zijn zeldzaam en omvatten in de meeste gevallen een encefalitis, meningitis of Stevens-Johnson-syndroom.
Behandeling
Omdat de M. pneumoniae geen celwand heeft, werken celwanddestructieve antibiotica zoals beta-lactam antibiotica (o.a. penicilline en cefalosporine niet. Een M. pneumoniae wordt behandeld met een macrolide, quinolone of een tetracycline. Bij volwassen patiënten in Nederland is een behandeling met doxycycline de eerste keus, de tweede keuze is macrolide. De behandelduur is veertien dagen.
Afloop casus
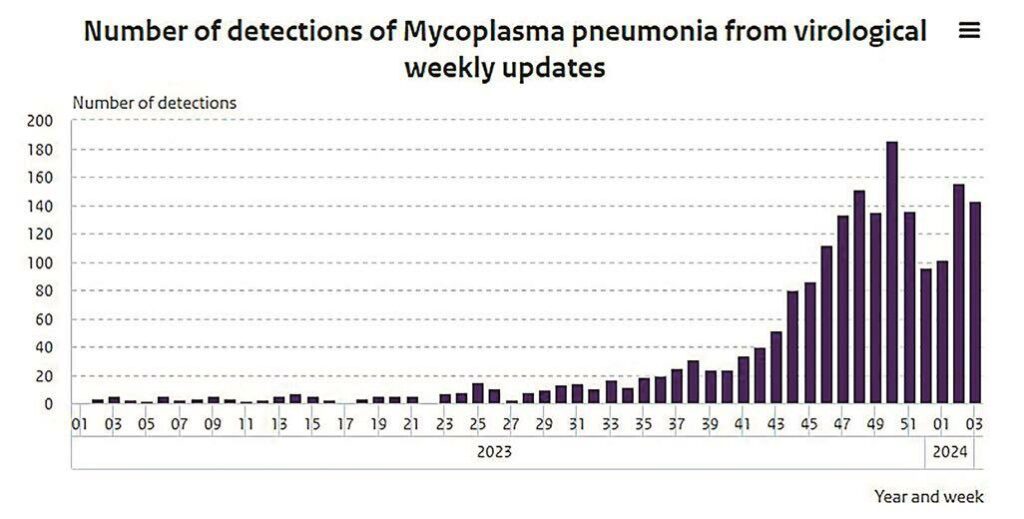
De patiënt is opgenomen op de intensive care en de behandeling met doxycycline is voortgezet. Door de ernst van het ziektebeeld en respiratoire insufficiëntie is patiënt geïntubeerd. Gedurende de opname knapte de patiënt op, kon gedetubeerd worden, en kon 19 dagen na de dag van opname uit het ziekenhuis ontslagen worden. Bij controle op de polikliniek werd er opnieuw een CT-thorax verricht (zie Figuur 3). Hierbij is het eerdere uitgebreide longbeeld bijna geheel verdwenen.
Conclusie
Wees alert! Als zorgverlener is het belangrijk om op dit moment extra alert te zijn op de mogelijkheid van M. pneumoniae-pneumonie bij patiënten die komen met klachten van een pneumonie.
Referenties
- Parija, S. C. (2012). Textbook of Microbiology & immunology (2nd edition). Elsevier.
- Parrott, G. L., Kinjo, T., & Fujita, J. (2016). A Compendium for Mycoplasma Pneumoniae. Frontiers in Microbiology, 7, 513. https://doi.org/10.3389/fmicb.2016.00513
- Jacobs, E., Ehrhardt, I., & Dumke, R. (2015). New insights in the outbreak pattern of the mycoplasma pneumoniae. International Journal of Medical Microbiology, 305(7), 705-708. https://doi.org/10.1016/j.ijmm.2015.08.021
- Van Daalen, F. V., Boersma, W. G., van de Garde, E. M. W., et al. (2024). Management of community acquired pneumoniae in Adults: the 2024 Practice Guidelines from the Dutch Working Party on Antibiotic Policy (SWAB) and Dutch Association of Chest Physician (NVALT). Geraadpleegd op 19-3-2024, van: https://swab.nl/nl/exec/file/download/271
- Meyer Sauteur PM, Beeton ML; European Society of Clinical Microbiology and Infectious Diseases (ESCMID) Study Group for Mycoplasma and Chlamydia Infections (ESGMAC), and the ESGMAC Mycoplasma pneumoniae Surveillance (MAPS) study group. Mycoplasma pneumoniae: delayed re-emergence after COVID-19 pandemic restrictions. Lancet Microbe. 2024 Feb;5(2):e100-e101. doi: 10.1016/S2666-5247(23)00344-0. Epub 2023 Nov 23. PMID: 38008103.
- Ren, Y., Wang, Y., Liang, R., Hao, B., Wang, H., Yuan, J., et al. (2022). Development and validation of a nomogram for predicting Mycoplasma Pneumoniae pneumonie in adults. Nature portfolio Scientific Reports, 12, 21859. https://doi.org/10.1038/s41598-022-26565-5
- Miyashita, N. (2022). Atypical Pneumonia: Pathophysiology, diagnosis and treatment. Respiratory investigation, 60, 56-67. https://doi.org/10.1099/jmm.0.47119-0
- Wiersinga, W. J., Bonten, M. J., Boersma, W. G., et al. (2017). Management of community-acquired pneumonia in adults: 2016 guideline update from the Dutch working party on antibiotic policy (SWAB) and Dutch association of chest physicians (NVALT). SWAB. Geraadpleegd op 16-1-2023, van https://swab.nl/exec/file/download/83